Qual è la strategia più conveniente ed efficace per ridurre l’infezione da Clostridium difficile a esordio ospedaliero ?
L’infezione da ClostridiumDifficile(CD), CDassociated disease(CDAD) o infezione da CD (CDI)è una vera e propria epidemia che sta colpendo oramai i Paesi industrializzati in maniera abbastanza indiscriminata.
Negli Stati Uniti è responsabile di oltre 15.000 decessi e 5 miliardi di dollari di costi sanitari diretti ogni anno, mentre in Europa è responsabile del 15-25% dei casi di diarrea ospedaliera ed è la causa principale delle coliti associate a terapia antibiotica (Bartlett JG, 2002). La sua incidenza è di circa 4-5,5/10.000 giorni di ricovero/paziente
Gli sforzi per controllare l'infezione da C difficile (CDI) si sono intensificati negli ultimi anni, tuttavia, i risultati delle iniziative mirate di controllo delle infezioni sono stati variabili e l'incidenza di CDI continua ad aumentare.
Cos’è il Clostridium difficile?
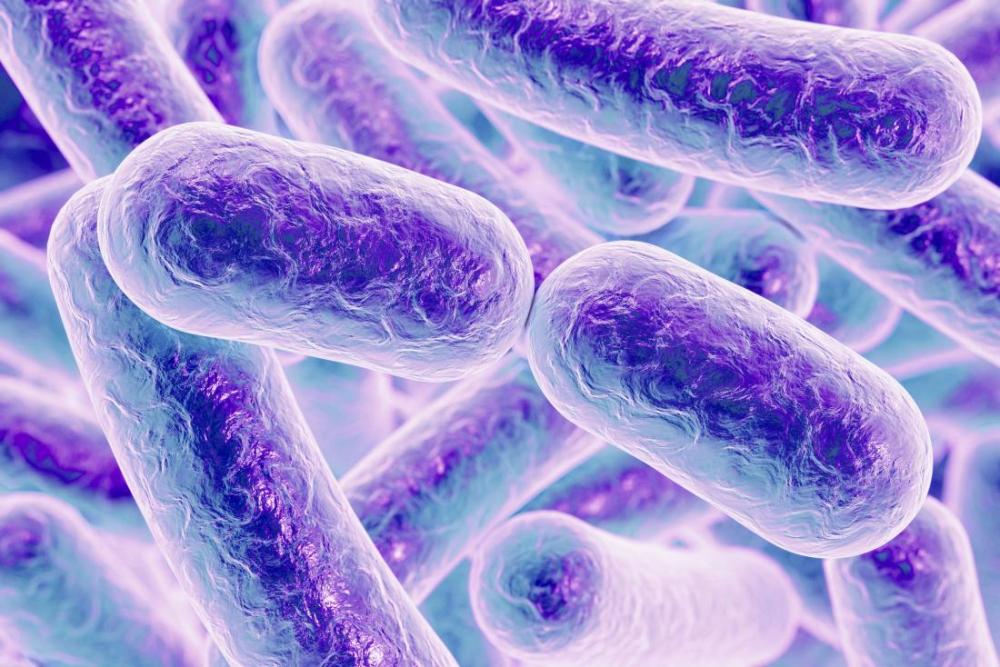
Il Clostridium difficile è un batterio Gram-positivo del genere Clostridium. I clostridi sono bacilli mobili, anaerobi, sporigeni, ubiquitari; si ritrovano in particolare nel suolo.
Al microscopio, i clostridi appaiono come cellule dalla forma allungata ed irregolare (spesso a “bacchetta di tamburo” o “a fuso”) con una protuberanza a una estremità. Se sottoposti a stress, i batteri producono spore resistenti anche ad ambienti molto caldi, asciutti e ad un’ ampia gamma di sostanze chimiche, inclusi alcuni disinfettanti. Il C. difficile è presente nell’intestino di circa l’1-3% degli adulti sani e della maggioranza dei bambini sani (ma che solitamente rimangono colonizzati solo al massimo per 1-2 anni). Può causare diarrea e altri disturbi intestinali (colite, colite pseudomembranosa, megacolon tossico) quando i batteri commensali della flora intestinale vengono alterati da una terapia antibiotica o da altre cause.
Come viene trasmessa l’infezione da C. difficile (CDI)?
Il C. difficile si trasmette da persona a persona per via oro-fecale. L’organismo forma un gran numero di spore esistenti al calore che non vengono uccise dai detergenti a base alcolica per la pulizia delle mani o durante la pulizia ordinaria delle superfici e possono persistere nell’ambiente per mesi o anni.
Queste spore possono essere uccise da alcuni disinfettanti molto potenti (i.e.: ipoclorito ad alte concentrazioni per un tempo di contatto adeguato) e con tecniche di sterilizzazione. Quando le spore vengono ingerite da un paziente, raggiungono l’intestino dove poi si moltiplicano. Negli individui sani, la flora endogena dell’intestino controlla la proliferazione del C. difficile. Comunque, quando il normale equilibrio della flora batterica viene alterato (i.e. da una terapia antibiotica associata), il C. difficile può moltiplicarsi rapidamente e produrre le tossine che provocano la malattia.
Nelle feci liquide dei pazienti infetti sono presenti un gran numero di batteri e spore. Quindi, in ambienti sanitari, le spore possono essere trasmesse ad altri pazienti mediante contatto con:
- Pazienti infetti
- Personale sanitario (che può inavvertitamente diffondere il batterio, solitamente attraverso le mani)
- Attrezzature mediche contaminate
- Superfici contaminate. Il tasso di diffusione della CDI aumenta linearmente con il protrarsi dei tempi di degenza, e può raggiungere il 40% dopo 4 settimane di ospedalizzazione (Clabots et al., 1992).
Sebbene siano stati pubblicati diversi studi sul rapporto costo-efficacia di C difficile , la stragrande maggioranza si concentra sul confronto delle modalità di trattamento o di test diagnostici. Tra quelli che valutano le iniziative di controllo delle infezioni, la maggior parte valuta un singolo intervento o un singolo pacchetto. Nessuno ha valutato gli interventi emergenti centrati sul paziente, come lo screening al ricovero o l'igiene delle mani del paziente. Inoltre fino a qui, gli studi presenti hanno studiato la pulizia ambientale solo come strategia integrata e non hanno fatto distinzione tra pulizia quotidiana e pulizia dei terminali o la pulizia quotidiana, la pulizia del terminale e l'igiene delle mani
Un recente studio pubblicato su Jama Open ha invece valutato il rapporto costo-efficacia di 9 interventi di controllo delle infezioni e 8 bundle multi-intervento utilizzando un modello basato su agenti di trasmissione di C difficile nell'adulto .
La ricerca è stata condotta in un ospedale da 200 posti letto, qui sono stati osservati gli effetti di 9 interventi: pulizia quotidiana con prodotti sporicidi; pulizia dei terminali con prodotti sporicidi; igiene delle mani del paziente; igiene delle mani dei visitatori; igiene delle mani degli operatori sanitari; precauzioni per il contatto dei visitatori; precauzioni per il contatto con gli operatori sanitari; riduzione dei trasferimenti intraospedalieri dei pazienti; e lo screening per C. difficile all'ammissione.
Tutti gli interventi si sono dimostrati efficaci nel contenimento dei costi e nella riduzione della trasmissione dell’infezione.
da:
Evaluation of the Cost-effectiveness of Infection Control Strategies to Reduce Hospital-Onset Clostridioides difficile Infection

 di
di