Long Covid., facciamo il punto. Dai sintomi alla terapia: tutto quello che sappiamo ad oggi
Il BMJ ha da poco pubblicato una revisione che esamina l'impatto a lungo termine dei sintomi riportati a seguito dell'infezione da Covid-19 e discute l'attuale comprensione epidemiologica del Long Covid, i fattori di rischio che possono predisporre una persona a sviluppare la condizione e le linee guida per il trattamento e gestione..
Qualsiasi paziente con Covid-19 può sviluppare il Long Covid, indipendentemente dalla gravità della sua infezione e dall'intensità del trattamento che ha ricevuto. I pazienti trattati nei reparti e nelle unità di terapia intensiva (ICU) mostrano poche differenze nell'incidenza dei sintomi a lungo termine associati al covid-19.
La percentuale di persone che sviluppano sintomi da Long Covid, sia che siano trattate con solo ossigeno, con pressione positiva continua delle vie aeree o con ventilazione invasiva, è simile.
Molti pazienti con sintomi acuti lievi sviluppano il Long Covid, infatti, gli studi mostrano differenze minime tra la prevalenza di sintom, tra pazienti covid-19 ospedalizzati e non ospedalizzati.
Epidemiologia
Studi in tutto il mondo hanno riportato vari tassi di incidenza per Long Covid, con diversi tempi di follow-up dopo l'infezione acuta, incluso il 76% delle persone a 6 mesi, 50 32,6% a 60 giorni, 51 87% a 60 giorni, 15 e 96 % a 90 giorni. Questi risultati non sono completamente corroboranti, ma mostrano che una percentuale sostanziale di persone che hanno avuto covid-19 può sviluppare il Long Covid.
Varianti Covid-19
Dall'inizio della pandemia, sono emerse diverse varianti di covid-19 che hanno una maggiore trasmissibilità e possono provocare una malattia acuta più grave. Nel Regno Unito, una delle prime varianti di preoccupazione è stata la cosiddetta "variante Kent",B.1.1.7, ora denominata variante Alpha. Questa variante ha una trasmissibilità aumentata di circa il 50% e probabilmente aumenta la gravità della malattia acuta. Al 30 giugno 2021, la variante Alpha è stata confermata in più di 275.000 casi nel Regno Unito e si è diffusa in almeno 136 paesi in tutto il mondo.
Altre varianti di interesse o oggetto di indagine includono le varianti Beta, Gamma, Zeta, Theta e Kappa. Il CDC segnala l'emergere di varianti di preoccupazione e interesse negli Stati Uniti.
Nuove varianti di covid-19 continueranno ad emergere e diffondersi man mano che avanziamo nella pandemia, ad esempio, sono emerse le varianti Eta e Delta, con oltre 161.000 casi della variante Delta in rapida diffusione confermati nel Regno Unito, al 30 giugno 2021. Di recente è emersa la variante Lambda, che richiederà un attento monitoraggio. La capacità di questi ceppi virali di infliggere complicazioni a lungo termine deve essere esaminata a fondo. Per ipotizzare, potrebbe essere che una variante causi effetti a lungo termine più dannosi di altre e, quindi, i pazienti infetti da una tale variante che continuano a sviluppare i sintomi da Long Covid, potrebbero richiedere un supporto aggiuntivo, nonché strategie di trattamento più rapide e intense per combattere i loro sintomi a lungo termine.
Definizione di Long Covid
Il termine Long Covid è stato creato dai pazienti e quindi reso popolare in seguito all'uso dell'hashtag #LongCovid su Twitter. Oltre al numero crescente di articoli sottoposti a revisione paritaria pubblicati da allora, ciò ha messo in evidenza una sindrome post-Covid-19 che può durare per molte settimane dopo l'infezione acuta. Tanto che Long Covid è ormai un termine riconosciuto nella letteratura scientifica.
Il NICE (National Institute for Health and Care Excellence) definisce il Long Covid come il perdurare di sintomi che continuano o si sviluppano dopo l'infezione acuta e che non possono essere spiegati da una diagnosi alternativa. Questo termine include Covid-19 sintomatico in corso da 4 a 12 settimane dopo l'infezione, e la sindrome post-covid-19 oltre le 12 settimane dopo l'infezione. I National Institutes of Health (NIH) condividono invece la definizione dei CDC, che descrivono la condizione come sequele che si estendono oltre 4 settimane dopo l'infezione iniziale.
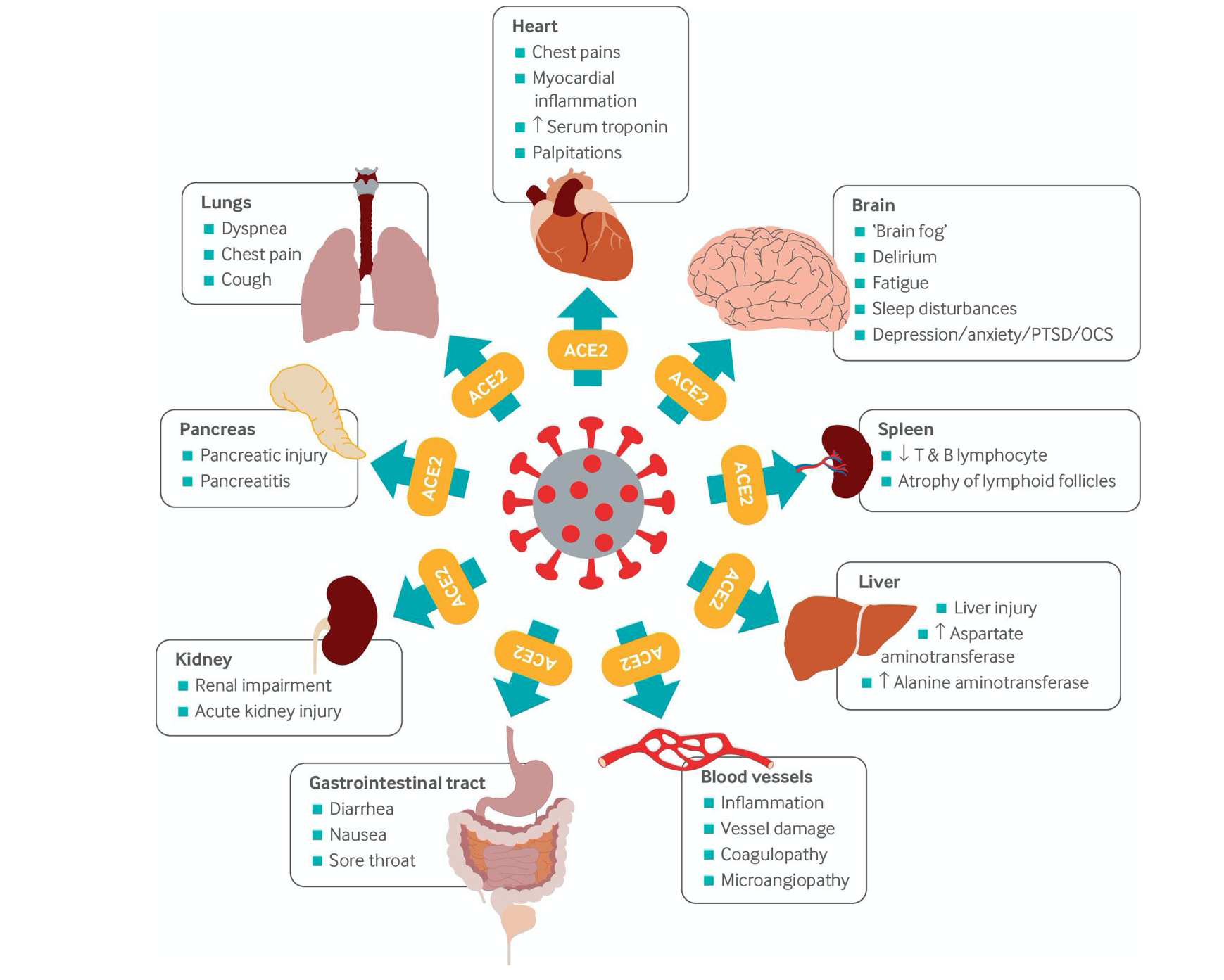
Sintomi
Fatica
La fatica è più profonda dell'essere troppo stanchi; è l'esaurimento inesorabile, con una costante riduzione dell’energia, la motivazione e la concentrazione di una persona.
Dopo l'epidemia di SARS, fino al 60% dei pazienti ha riportato affaticamento fino a 12 mesi dopo il recupero dalla malattia acuta.
Nel Long Covid, la fatica è una delle manifestazioni più segnalate.
La fatica è un sintomo persistente comune indipendentemente dalla gravità della fase acuta del covid-19. Uno studio trasversale ha rilevato che il 92,9% e il 93,5% dei pazienti covid-19 ospedalizzati e non, rispettivamente, hanno riportato un affaticamento continuo a 79 giorni dall'inizio della malattia. Molti altri studi trasversali e di coorte riportano che l'affaticamento cronico è il sintomo più frequentemente riportato dopo il recupero da covid-19 acuto.
Sequele a lungo termine di covid-19
Negli alveoli dei polmoni: (A) L'infiammazione cronica provoca la produzione prolungata di citochine proinfiammatorie e specie reattive dell'ossigeno (ROS) che vengono rilasciate nel tessuto circostante e nel flusso sanguigno. (B) Il danno endoteliale innesca l'attivazione dei fibroblasti, che depositano collagene e fibronectina determinando alterazioni fibrotiche. (C) Lesione endoteliale, attivazione del complemento, attivazione piastrinica e interazioni piastrine-leucociti, rilascio di citochine proinfiammatorie, interruzione delle normali vie coagulanti e ipossia possono portare allo sviluppo di uno stato iperinfiammatorio e ipercoagulabile prolungato, aumentando il rischio di trombosi.
Nel cuore: (A) l'infiammazione cronica dei cardiomiociti può provocare miosite e causare la morte dei cardiomiociti. (B) La disfunzione del sistema nervoso autonomo afferente può causare complicazioni come la sindrome da tachicardia ortostatica posturale. (C) L'infiammazione prolungata e il danno cellulare spingono i fibroblasti a secernere molecole di matrice extracellulare e collagene, con conseguente fibrosi. (D) I cambiamenti fibrotici sono accompagnati da un aumento dei fibromioblasti cardiaci, mentre il danno alle proteine desmosomiali determina una ridotta adesione cellula-cellula.
Nel sistema nervoso centrale: (A) La risposta immunitaria a lungo termine attiva le cellule gliali che danneggiano cronicamente i neuroni. (B) Stati iperinfiammatori e ipercoagulabili portano ad un aumento del rischio di eventi trombotici. (C) Il danno e la disregolazione della barriera emato-encefalica determinano permeabilità patologica, consentendo alle sostanze derivate dal sangue e ai leucociti di infiltrarsi nel parenchima cerebrale. (D) L'infiammazione cronica nel tronco cerebrale può causare disfunzione autonomica. (E) Gli effetti del long covid nel cervello possono portare al deterioramento cognitivo.
Dispnea
La dispnea è comune nelle persone con Long covid. L'ONS stima che la mancanza di respiro abbia una prevalenza del 4,6% a cinque settimane dall'infezione da covid-19, indipendentemente dalla presenza di sintomi respiratori acuti o dalla gravità della malattia. Anomalie nella capacità di diffusione del monossido di carbonio, capacità polmonare totale, volume espiratorio forzato nel primo secondo, capacità vitale forzata e funzionalità delle piccole vie aeree, sono state osservate in pazienti covid-19 ospedalizzati al momento della dimissione, circa un mese dopo l'inizio del sintomi, dimostrando che la funzione polmonare nelle persone che hanno avuto il covid-19 può richiedere tempo per riprendersi. Diversi studi hanno scoperto che la dispnea è una manifestazione comune a seguito dell'infezione da covid-19, e uno studio ha riportato che il 43,4% dei 143 pazienti valutati presentava ancora dispnea a 60 giorni dall'insorgenza del covid-19.
Anomalie cardiovascolari
Il danno cardiaco e gli elevati livelli di troponina cardiaca sono associati a un rischio di mortalità significativamente aumentato nei pazienti ricoverati in ospedale con infezione acuta da covid-19.
Le anomalie cardiovascolari persistenti possono essere gravose per le persone con covid da lungo tempo. Uno studio di coorte ha mostrato coinvolgimento cardiaco, infiammazione miocardica in corso e livelli sierici elevati di troponina in molte persone con covid-19 a 71 giorni dopo la diagnosi, mentre un'ampia casistica ha mostrato che il dolore toracico, probabilmente dovuto a miocardite, era una manifestazione comune in pazienti ,3 giorni dopo l'insorgenza dei sintomi di covid-19, con il 21,7% dei 143 pazienti valutati che hanno riportato dolore toracico. Anche coloro che sono considerati a basso rischio di covid-19 grave, come i giovani atleti competitivi, hanno una miocardite residua molto tempo dopo il recupero da covid-19. Oltre ai disturbi cardiaci, gli studi hanno evidenziato una tendenza emergente nello sviluppo della sindrome da tachicardia ortostatica posturale (POTS) di nuova insorgenza in individui post-infezione da covid-19, a causa di disfunzione autonomica.
Cognizione e salute mentale
Gli studi hanno esplorato la funzione cognitiva e i deficit nei pazienti con covid-19 e suggeriscono che il virus può causare encefalopatia settica, effetti non immunologici come ipotensione, ipossia e trombosi vascolare ed effetti immunologici come autoimmunità adattativa, attivazione della microglia e un profilo di citochine disadattivo. Inoltre, i pazienti ricoverati in ospedale con covid-19 hanno presentato una serie di disturbi tra cui encefalopatia, deterioramento cognitivo, eventi/malattie cerebrovascolari, convulsioni, lesioni cerebrali ipossiche, segni del tratto corticospinale, sindrome disesecutiva, stato mentale alterato e condizioni psichiatriche . Questi risultati rivelano che i sintomi neurologici associati al covid-19 sono comuni, diversi e potrebbero porre problemi sostanziali per la riabilitazione e le cure in corso dopo il recupero da covid-19. Non è noto chi sia più colpito dai disturbi cognitivi indotti dal covid-19 e per quanto tempo persistono; tuttavia, le esperienze dei pazienti e i riassunti pubblicati del Long Covid hanno descritto la "nebbia del cervello" come un sintomo comune e debilitante.
Malattie critiche, sindrome respiratoria acuta grave e supporto ventilatorio a lungo termine sono noti per avere effetti dannosi sulla cognizione a lungo termine. Prima della pandemia di covid-19, uno studio retrospettivo su 1040 pazienti trattati in terapia intensiva con insufficienza respiratoria, shock o entrambi durante le degenze ospedaliere, ha rilevato che il 71% aveva delirio che è durato circa quattro mesi dopo la dimissione. Uno studio simile ha rilevato che, a 3 mesi dalla dimissione, il 40% dei pazienti trattati in terapia intensiva aveva punteggi cognitivi come quelli dei pazienti con trauma cranico moderato, mentre il 26% aveva punteggi simili ai pazienti con malattia di Alzheimer lieve. Anche il delirio è stato ampiamente riportato, con una durata più lunga del delirio associata a una cognizione peggiore. Con molti pazienti covid-19 che richiedono il ricovero in terapia intensiva e la ventilazione meccanica, è probabile che il deterioramento cognitivo a lungo termine e il delirio pongano problemi considerevoli.
L'ictus e il mal di testa sono prevalenti in quelli guariti da covid-19 acuto, con l'ONS che stima la prevalenza di cefalea a 5 settimane al 10,1% di tutti i sopravvissuti al covid-19. Livelli esagerati di infiammazione sistemica, osservati in alcuni pazienti come una "tempesta di citochine", oltre all'attivazione delle cellule gliali, rappresentano un rischio sostanziale per il cervello e aumentano la probabilità di manifestazioni neurologiche tra cui encefalite e ictus. Ipercoagulabilità e cardioembolie, formate a causa di danno cardiaco correlato al virus, sono manifestazioni che potrebbero comportare un aumento dell'incidenza di ictus a seguito dell'infezione da covid-19. Il Covid-19 è stato anche associato a un aumento del rischio di sviluppare condizioni neurologiche tra cui la sindrome di Guillain-Barré, e condizioni neurodegenerative come il morbo di Alzheimer.
La pandemia ha avuto un effetto negativo sulla salute mentale, con persone che hanno avuto covid-19 che mostrano sintomi psichiatrici a lungo termine tra cui disturbo da stress post-traumatico (PTSD), depressione, ansia e sintomi ossessivo-compulsivi dopo il recupero dall'infezione acuta. La quarantena, l'isolamento e il distanziamento sociale hanno anche effetti dannosi sulla salute mentale e sulla cognizione. Un rapido articolo di revisione afferma che più a lungo una persona è confinata in quarantena, più scarsi sono i risultati per la sua salute mentale, mentre i periodi di isolamento e l'incapacità di lavorare possono causare ansia, solitudine e preoccupazioni finanziarie e portare a comportamenti di evitamento e cambiamenti comportamentali. La salute mentale della popolazione anziana è fortemente influenzata dal distanziamento sociale e da misure simili. Valutando le associazioni tra solitudine, attività fisica e salute mentale sia prima che durante la pandemia, uno studio ha rilevato che i cambiamenti negativi di questi fattori non erano dovuti esclusivamente a situazioni longitudinali prima del 2020, quindi la pandemia ha esercitato effetti sfavorevoli sulla solitudine, attività e salute mentale.
L'insonnia è anche comunemente riportata dopo il recupero da covid-19, con molti studi che hanno riscontrato una scarsa qualità del sonno e disturbi del sonno frequenti dopo il recupero da una malattia acuta. Inoltre, uno studio retrospettivo sulle cartelle cliniche dei pazienti covid-19 trattati a Seoul, in Corea del Sud, ha rilevato che dopo le prescrizioni per il trattamento di febbre, tosse e rinorrea, i farmaci per i problemi del sonno erano i successivi trattamenti più prescritti. La conoscenza del bilancio delle vittime di covid-19 ha anche un impatto negativo sulla qualità del sonno, sullo stress, sull'ansia e su altre emozioni negative e i problemi del sonno hanno dimostrato di essere associati alla solitudine correlata al covid-19. Questo ci porta a chiederci se i disturbi del sonno post-covid-19 siano il risultato dell'infezione da covid-19, degli effetti negativi della pandemia o di una combinazione di entrambi.
Disfunzione olfattiva e gustativa
È stato segnalato che le anomalie dell'olfatto e del gusto persistono dopo il recupero da covid-19. L'ONS ha stimato che la prevalenza in 5 settimane della perdita dell'olfatto e del gusto sia del 7,9% e dell'8,2% di tutte le persone che hanno avuto il covid-19, rispettivamente. Altri studi hanno riscontrato una prevalenza variabile di disfunzioni olfattive e gustative, che vanno dall'11% al 45,1% delle coorti di pazienti guariti da covid-19 acuto.
Altre manifestazioni comunemente riportate
L'infezione da Covid-19 può causare danni multiorgano in individui con rischio basso o alto di malattia acuta grave. Gli studi mostrano la presenza di danno renale acuto in pazienti dimessi che si sono ripresi dal covid-19. Sebbene gli effetti a lungo termine del covid-19 sui reni non siano stati completamente chiariti, uno studio che ha valutato la funzione renale in pazienti con covid-19 ha rilevato che il 35% aveva una ridotta funzionalità renale a 6 mesi dopo la dimissione.
In modo acuto, la pancreatite innescata da SARS-CoV-2 è stata osservata in persone con covid-19, mentre i livelli sierici di amilasi e lipasi sono stati osservati essere più elevati nelle persone con malattie gravi rispetto ai casi lievi e le immagini di tomografia computerizzata hanno mostrato lesione pancreatica. Uno studio trasversale ha rilevato che il 40% dei pazienti con covid-19 a basso rischio di malattia grave, valutati 141 giorni dopo l'infezione, presentava una lieve compromissione del pancreas. Questa compromissione era associata a diarrea, febbre, cefalea e dispnea. L'autopsia e gli studi di casi hanno evidenziato l'impatto che il covid-19 ha sulla milza, compresa l'atrofia dei follicoli linfoidi, una diminuzione dei linfociti T e B che porta a linfocitopenia ed eventi trombotici come gli infarti.
Uno studio trasversale ha riscontrato una lieve compromissione della milza nel 4% di quelli valutati a 141 giorni dopo la scomparsa del covid-19. Altri organi e tessuti, come il fegato, il tratto gastrointestinale, i muscoli e i vasi sanguigni esprimono il recettore ACE2 e sono suscettibili di danni diretti da SARS-CoV-2 e danni indiretti attraverso un'elevata infiammazione sistemica. Alterazioni del microbiota intestinale e tiroidite subacuta sono stati osservati in seguito all'infezione da covid-19.
Qual è ad oggi la strategia ottimale di trattamento e gestione del Long Covid?
Gli antistaminici sono stati usati come possibile trattamento per Covid-19, con uno studio che ha suggerito che gli antagonisti dei recettori H1 potrebbero essere in grado di ridurre il tasso di infezione inibendo l'ingresso di SARS-CoV-2 nelle cellule che esprimono ACE2. Revisioni sistematiche e studi molecolari hanno proposto gli antagonisti dei recettori H1 e H2 come validi candidati per ulteriori studi clinici. Resta però ancora da capire se gli antistaminici siano efficaci nel trattamento del Long Covid.
Gli antidepressivi sono stati proposti per ridurre gli effetti del Long Covid. L'uso di antidepressivi è stato associato a un ridotto rischio di intubazione o morte, mentre una meta-analisi del trattamento farmacologico antidepressivo per il disturbo depressivo maggiore ha dimostrato che l'uso di antidepressivi, inclusi gli inibitori della ricaptazione della serotonina-norepinefrina e gli inibitori selettivi della ricaptazione della serotonina, si traduce in una riduzione dei marker infiammatori periferici.
traduzione a cura di Marialuisa Asta


 di
di