Come riconoscere le lesioni cutanee del vaiolo delle scimmie. Dal contagio ai sintomi
Il 14 agosto 2024, l’OMS ha nuovamente dichiarato l’Mpox "Emergenza di salute pubblica internazionale" (PHEIC). I motivi principali della dichiarazione sono la comparsa e la rapida diffusione del nuovo ceppo virale nella RDC – Repubblica democratica del Congo, (il clade Ib), la cui trasmissione sembra essere sostenuta principalmente, ma non esclusivamente, attraverso le reti sessuali, e il rilevamento del nuovo ceppo, da luglio 2024, anche in quattro paesi confinanti con la RDC che non avevano mai segnalato la malattia in precedenza: Burundi, Kenya, Ruanda e Uganda.
Nella RDC, sono stati già segnalati, dall’inizio del 2024 ad agosto 2024, oltre 16.000 casi e 500 decessi, la maggior parte di cui (66% dei casi totali e 82% dei decessi) in bambini sotto i 15 anni di età. È probabile che i casi siano notevolmente sottostimati a causa della importante sottodiagnosi (gran parte dei casi clinicamente compatibili non è stata testata) e della sottonotifica dei casi.
Il virus
Il virus del vaiolo delle scimmie (Monkeypox virus,MPXV) è un virus a DNA a doppio filamento che appartiene al genere Orthopoxvirus della famiglia Poxviridae. Esistono due distinti clade genetici del virus del vaiolo delle scimmie: il clade dell'Africa centrale (bacino del Congo o Congo Basin clade) e il clade dell'Africa occidentale (West African clade). Il clade del bacino del Congo è associato a quadri clinici più gravi.
Trasmissione
La trasmissione interumana avviene attraverso il contatto stretto con materiale infetto proveniente dalle lesioni cutanee di una persona infetta, noncheÌ attraverso droplet in caso di contatto prolungato faccia a faccia e attraverso fomiti. Inoltre, il virus puoÌ€ essere trasmesso per contatto diretto con i fluidi corporei di una persona infetta, il contatto di mucose o cute non intatta con lesioni esantematiche aperte o con oggetti contaminati come fomiti o indumenti.
Nell’attuale focolaio di MPX umano la natura delle lesioni presenti in alcuni casi, suggerisce che la trasmissione sia avvenuta durante i rapporti sessuali. La trasmissione attraverso il contatto con la pelle intatta eÌ€ meno probabile, ma non puoÌ€ essere esclusa.
Sintomi
La malattia spesso inizia con una combinazione di febbre, mialgia, astenia e cefalea. Solitamente, entro tre giorni dalla comparsa dei sintomi prodromici, dal sito dell'infezione primaria inizia un'eruzione maculopapulare centrifuga che tende a diffondersi rapidamente ad altre parti del corpo, sebbene questa non sia la regola. Infatti, nell’attuale outbreak, la distribuzione eÌ€ atipica, predominano le lesioni genitali, le lesioni cutanee non seguono una distribuzione precisa e l’eruzione eÌ€ asincrona, con lesioni in diversa fase di evoluzione, presenti contemporaneamente. I palmi delle mani e le piante dei piedi sono coinvolti nei casi di eruzione cutanea disseminata. Le lesioni cutanee, da poche unitaÌ€ fino a centinaia, spesso si presentano dapprima come macule, poi si evolvono in papule, vescicole e pustole talvolta con aspetto depresso, e croste, che successivamente cadono, mettendo fine al periodo di contagiositaÌ€. Si puoÌ€ anche osservare enantema di mucosa orale ed oftalmica. I casi recentemente rilevati hanno riportato una preponderanza di lesioni nella zona genitale.
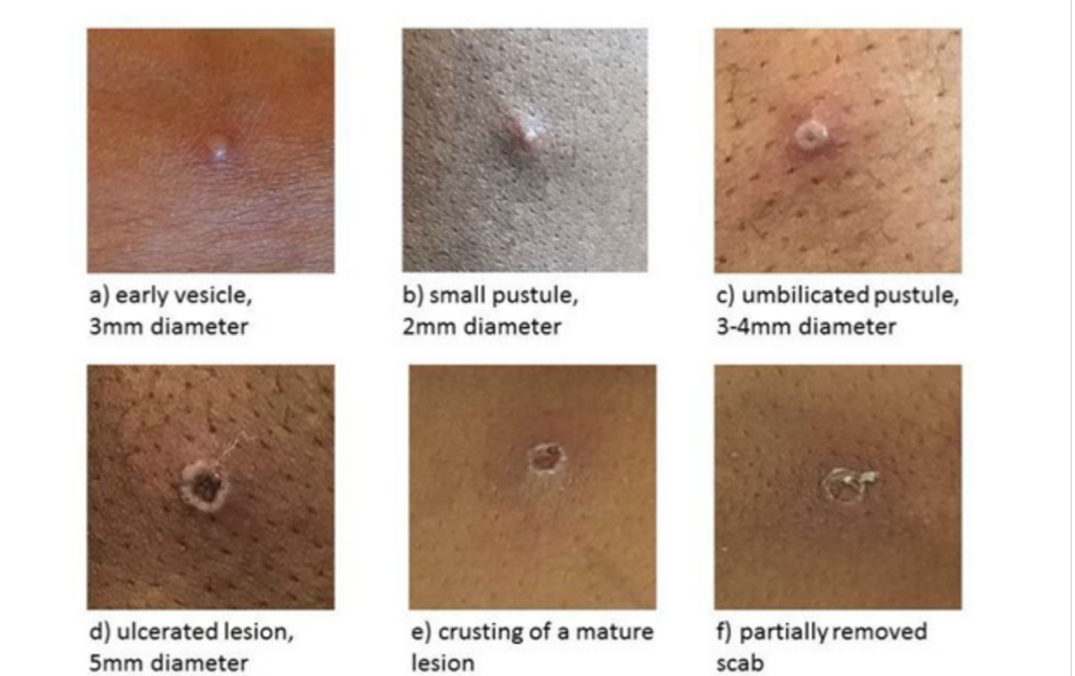
La principale caratteristica differenziale dell’infezione da MPXV eÌ€ la comparsa di linfoadenopatia (ad esempio nella regione cervicale o inguinale) solitamente non presente in infezioni simili come vaiolo o varicella. Per la maggior parte delle persone, l'MPX eÌ€ una malattia lieve-moderata e autolimitante.
Isolamento in ospedale
Si raccomanda l'isolamento tempestivo dei casi sospetti o confermati con ventilazione adeguata, bagno dedicato e personale. La coorte (confermato con confermato) può essere implementata se non sono disponibili camere singole, garantendo una distanza minima di 1 metro tra i pazienti.
I dispositivi di protezione individuale (DPI) consigliati includono guanti, camice, mascherina FFP2 e protezione per gli occhi - occhiali o visiera. Il paziente deve inoltre essere istruito a indossare, se tollerata, una mascherina chirurgica quando entra in stretto contatto (meno di 1 m) con operatori sanitari o altri pazienti. Inoltre, è possibile utilizzare una benda, un lenzuolo o un camice per coprire le lesioni al fine di ridurre al minimo il potenziale contatto. I DPI devono essere smaltiti prima di lasciare l'area di isolamento in cui è ricoverato il paziente. L'isolamento e le misure di prevenzione e controllo delle infezioni devono essere continuati fino alla risoluzione dei sintomi (compresa la risoluzione di eventuali eruzioni cutanee e croste che si sono staccate e sono guarite).
I contatti
I contatti devono essere monitorati almeno quotidianamente per l'insorgenza di segni/sintomi riferibili a MPX per un periodo di 21 giorni dall'ultimo contatto con un paziente o con i suoi materiali contaminati durante il periodo infettivo. Segni/sintomi includono mal di testa, febbre, brividi, mal di gola, malessere, astenia, mialgia, mal di schiena, eruzione cutanea e linfoadenopatia. I contatti devono monitorare la loro temperatura due volte al giorno. I contatti asintomatici non devono donare sangue, cellule, tessuti, organi, latte materno o sperma mentre sono sotto sorveglianza.
Durante i 21 giorni di sorveglianza i contatti di caso MPX devono evitare contatti con persone immunodepresse, donne in gravidanza e bambini di età inferiore ai 12 anni.
Come viene trattato? Esiste un vaccino
Il trattamento è principalmente sintomatico e di supporto, compresa la prevenzione e il trattamento delle infezioni batteriche secondarie. Gli antivirali sono potenziali opzioni di trattamento per i casi gravi.
Un antivirale sviluppato per il trattamento del vaiolo, il tecovirimat, è stato approvato per il trattamento del vaiolo delle scimmie, nel gennaio 2022, dall’Agenzia europea per i medicinali (EMA).


 di
di